La enfermedad de Sinding Larsen Johansson en niños es una de las causas del dolor de rodilla durante el crecimiento entre los 9 y 14 años. Al igual que en la enfermedad de Osgood Schlatter en la rodilla o la enfermedad de Sever en el pie, se produce una inflamación por estrés repetido sobre la unión del tendón con el hueso. Es frecuente encontrar este dolor en niños que practican atletismo, fútbol o baloncesto.
El niño o adolescente suele explicar típicamente después de saltar o jugar un partido de fútbol que tiene dolor generalizado en la pierna, y especialmente al tocar la inserción del tendón rotuliano en la parte baja o polo inferior de la rótula.
Afortunadamente, los dolores y molestias de rodilla desaparecen una vez la rótula se osifica y por tanto termina la etapa de crecimiento. Además, en la mayoría de niños no deja ninguna secuela.
¿Porqué me duele la rodilla y la tengo inflamada?
El síndrome de Sinding Larsen Johansson aparece al someter la rótula y su zona de crecimiento a estrés repetido. Cada vez que el niño estira la pierna, el tendón rotuliano tracciona y aumenta la tensión sobre el cartílago de crecimiento de la rótula.
¿Cuáles son los síntomas?
Los síntomas de la enfermedad de Sinding Larsen Johansson en niños se dan sobre todo tras hacer ejercicio físico o durante la práctica de deporte. La sobrecarga de la cara inferior de la rótula sometida a la tracción que genera el tendón rotuliano, produce:
- Dolor difuso en la pierna del niño.
- Dolor selectivo en la parte baja de la rodilla y especialmente a la palpación de la rótula.
- Edema y apariencia hinchada de la parte baja de la rodilla y rótula.
- Las actividades que aumentan el dolor son aquellas que sobrecargan la rodilla como saltar, subir escaleras o correr.
- El dolor aumenta al arrodillarse o ponerse en cuclillas.
- Se puede palpar un bulto en la parte baja de la rodilla fruto de la inflamación en la inserción del tendón.
¿Necesito una radiografía de rodilla en la enfermedad de Sinding Larsen Johansson?
Para hacer el diagnóstico de esta enfermedad por tracción del tendón rotuliano la exploración clínica suele ser suficiente. El estudio de la rodilla mediante radiografía puede mostrar un polo inferior de la rótula irregular, calcificaciones y fragmentos óseos arrancados (o avulsionados en terminología médica).

La ecografía para la enfermedad de Sinding Larsen Johansson también es útil para el diagnóstico y seguimiento de su evolución. Aporta información sobre la regularidad de la parte baja de la rótula, la presencia o no de hueso fragmentado, datos sobre la inflamación del cartílago e incluso información del estado del tendón rotuliano a nivel de su inserción en la rótula. En raras ocasiones se recurre a pruebas como la resonancia magnética para estudiar esta enfermedad.
¿Cómo podemos tratar el dolor de rodilla en personas con la enfermedad de Sinding Larsen Johansson?
En fase aguda o de mayor dolor se debe tener en cuenta las siguientes consideraciones:
- Frenar la actividad deportiva y en especial aquella que produzca mayor dolor.
- Aplicar una bolsa de hielo sobre la rodilla inflamada. Alterna periodos de frío de 15 minutos cada 2 horas, no olvides proteger la piel del contacto directo con el hielo.
- Tomar medicación antiinflamatoria. Medicamentos como el ibuprofeno pueden ser beneficiosos para bajar el dolor y la inflamación siempre que se usen bajo control y prescripción médica.
- Se pueden sustituir los deportes que sobrecargan más la rodilla y sus tendones por otros como la natación.
Para evitar nuevos episodios de dolor y proteger la rodilla:
Es recomendable de cara a evitar la aparición del dolor fortalecer los músculos de las piernas y conocer ejercicios de estiramiento para la enfermedad de Sinding Larsen Johansson. Por eso, tu médico traumatólogo te puede recomendar hacer fisioterapia durante un tiempo así como realizar un programa de fortalecimiento y estiramiento que puede llevar a cabo el niño en su casa.
Algunas de las medidas que mejor funcionan para prevenir el dolor de rodilla son:
-
- Aprender un programa de estiramientos de cuádriceps e isquiotibiales dirigido por un fisioterapeuta.
- Hacer estiramiento antes y después de practicar deporte.
- Aumentar la intensidad y duración del ejercicio de manera progresiva.
- Usar taloneras de goma que ayuden a absorber el impacto de la pisada.
- Poner un paño o bolsa de agua caliente en la rodilla 15 minutos antes de hacer deporte.
- Aplicar hielo o una bolsa de agua fría sobre la rodilla 15 minutos después de hacer ejercicio.
- Usar una cinta o cincha infrapatelar de rodilla como en la enfermedad de Osgood Schlatter.
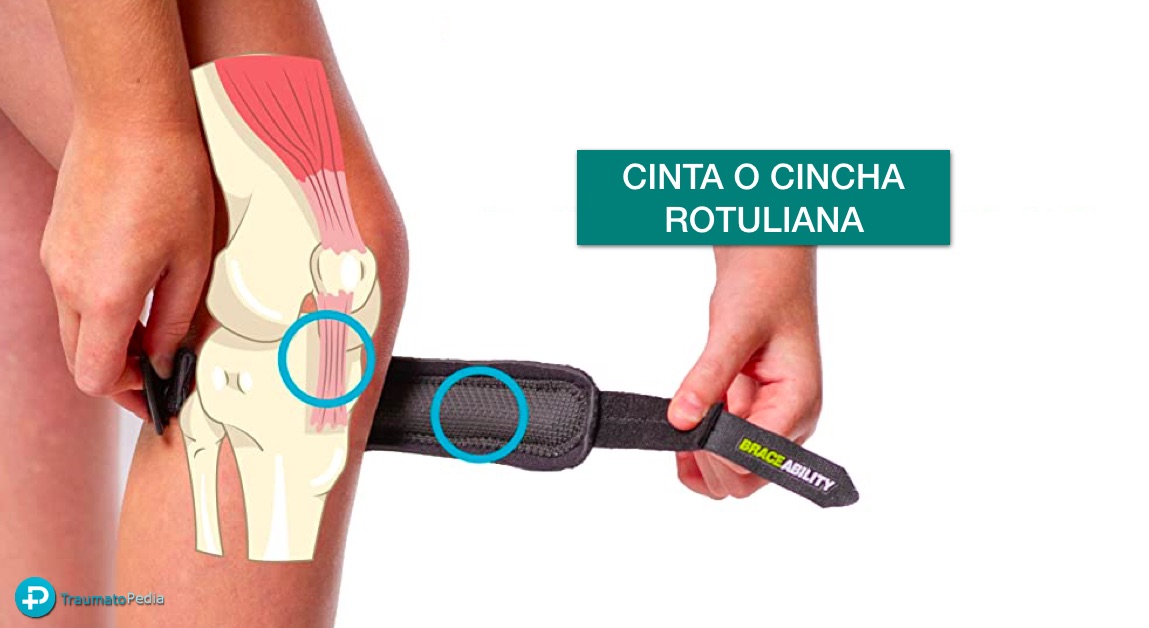
La mayoría de niño@s y adolescentes responden bien a estas medidas de tratamiento, pudiendo así continuar con sus deportes favoritos.
¿Tengo la enfermedad de Sinding Larsen Johansson, ¿Puedo hacer deporte?
Los niños con Sinding Larsen Johansson pueden continuar jugando al fútbol, corriendo en atletismo o practicando baloncesto siempre que:
- El dolor no interfiera con las actividades diarias.
- El dolor mejora e incluso llega a desaparecer con un día de descanso.
Bibliografía:
- MEDLAR, ROBERT C.; LYNE, E. DENNIS. Sinding-Larsen-Johansson disease. Its etiology and natural history. The Journal of bone and joint surgery. American volume, 1978, vol. 60, no 8, p. 1113-1116.
- VALENTINO, M.; QUILIGOTTI, C.; RUGGIRELLO, M. Sinding-Larsen-Johansson syndrome: a case report. Journal of ultrasound, 2012, vol. 15, no 2, p. 127-129.
- TRAVERSO, A.; BALDARI, A.; CATALANI, F. The coexistence of Osgood-Schlatter’s disease with Sinding-Larsen-Johansson’s disease. Case report in an adolescent soccer player. The Journal of sports medicine and physical fitness, 1990, vol. 30, no 3, p. 331-333.
- KUEHNAST, M.; MAHOMED, N.; MISTRY, B. Sinding-Larsen-Johansson syndrome. South African Journal of Child Health, 2012, vol. 6, no 3, p. 90-92.

